Diulas secara medis oleh dr. Annisa MM, MD (Dokter Spesialis Penyakit Dalam) Pencegahan Penyakit Ginjal, Metabolik & Kardiovaskular. Dokter Spesialis Hemodialisis
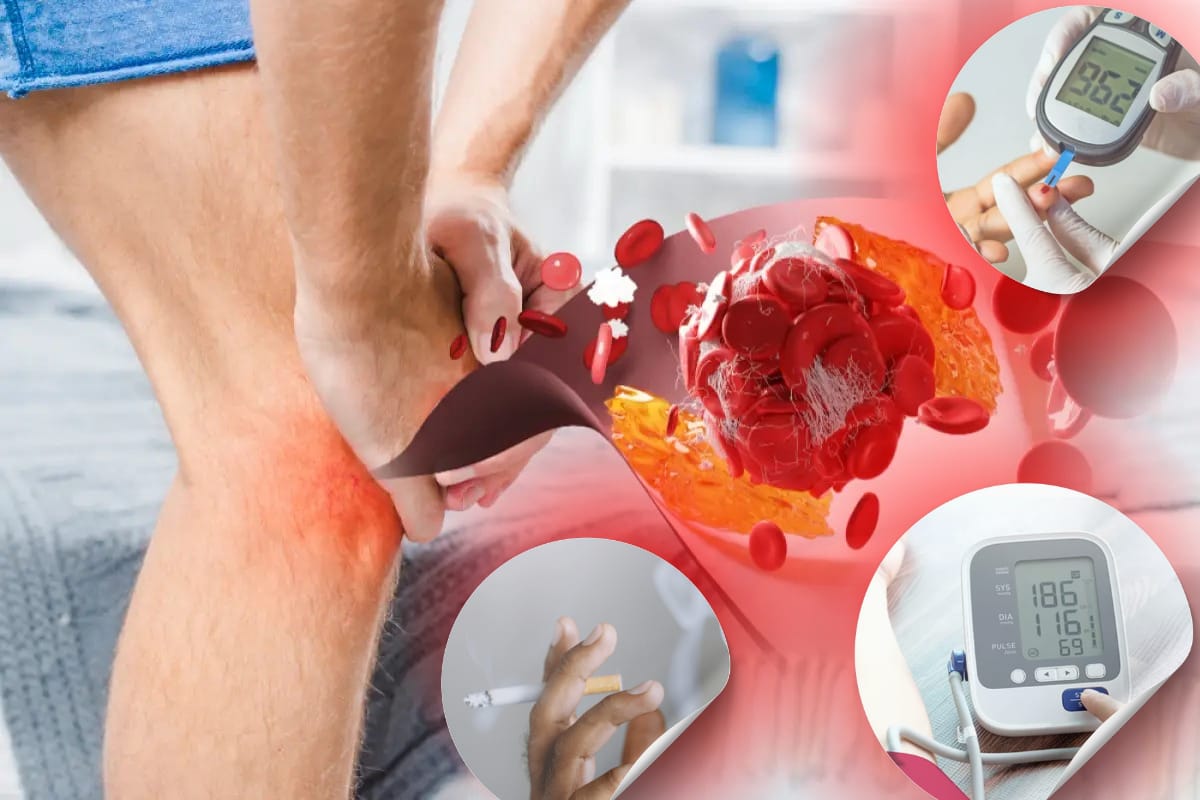
Penyakit vaskular perifer (PVD), juga disebut penyakit arteri perifer (PAD), adalah kondisi progresif yang disebabkan oleh aterosklerosis, yang menyebabkan penyempitan atau penyumbatan arteri dan berkurangnya aliran darah ke ekstremitas, terutama tungkai dan kaki. PVD merupakan masalah kesehatan yang signifikan, terutama pada individu dengan berbagai faktor risiko seperti diabetes melitus, hipertensi, dan merokok. Kondisi ini tidak hanya mempercepat perkembangan aterosklerosis tetapi juga meningkatkan kemungkinan komplikasi parah seperti iskemia tungkai kritis (CLI), ulkus kaki, dan bahkan amputasi. Nyeri kaki, gejala khas, sering kali mendorong evaluasi klinis dan berfungsi sebagai tanda peringatan adanya insufisiensi vaskular yang mendasarinya.
Apa Itu Penyakit Vaskular Perifer?
Penyakit vaskular perifer (PVP) adalah gangguan aliran darah ke ekstremitas tubuh, yang biasanya disebabkan oleh aterosklerosis—penyempitan pembuluh darah akibat penumpukan plak lemak. PVP sering terjadi pada pembuluh darah kaki dan tangan, dan ketika terjadi pada kaki, dapat menyebabkan nyeri, kesemutan, atau bahkan luka yang sulit sembuh. Kondisi ini lebih sering dijumpai pada orang yang memiliki riwayat penyakit tertentu, seperti diabetes, hipertensi, dan kebiasaan merokok.
Hubungan Antara Diabetes dan Penyakit Vaskular Perifer
Diabetes, terutama jika tidak terkontrol dengan baik, dapat merusak pembuluh darah kecil (mikroangiopati) dan besar (makroangiopati), yang berkontribusi pada perkembangan PVP. Kadar gula darah tinggi dalam jangka panjang dapat menyebabkan penebalan dinding pembuluh darah, yang akhirnya mengganggu sirkulasi darah. Selain itu, diabetes juga meningkatkan risiko terjadinya aterosklerosis, yang pada gilirannya menyebabkan penyempitan pembuluh darah di kaki, mengarah pada nyeri kaki.
Gejala khas PVP pada penderita diabetes meliputi nyeri saat berjalan (claudication), kaki terasa dingin, kesemutan, atau bahkan luka yang sulit sembuh. Hal ini bisa mengarah pada komplikasi lebih lanjut seperti gangren atau amputasi pada ekstremitas bawah jika tidak ditangani secara tepat.
Hipertensi dan Pengaruhnya terhadap Penyakit Vaskular Perifer
Hipertensi atau tekanan darah tinggi merupakan faktor risiko utama dalam perkembangan penyakit vaskular perifer. Tekanan darah yang tinggi dapat merusak dinding pembuluh darah, menyebabkan penebalan dan pengerasan pembuluh darah, serta meningkatkan risiko aterosklerosis. Pembuluh darah yang terhambat akan mengurangi suplai darah ke kaki, yang pada akhirnya menyebabkan gejala seperti nyeri kaki, kaki bengkak, dan kesulitan berjalan.
Kombinasi antara hipertensi dan diabetes semakin memperburuk risiko terkena PVP, karena keduanya saling memperburuk kerusakan pembuluh darah. Oleh karena itu, penting bagi penderita hipertensi untuk mengontrol tekanan darah mereka dengan pengobatan yang tepat dan gaya hidup sehat untuk mengurangi risiko terkena PVP.
Merokok sebagai Faktor Risiko Penyakit Vaskular Perifer
Merokok adalah faktor risiko utama lain yang berkontribusi terhadap perkembangan penyakit vaskular perifer. Nikotin dan zat-zat berbahaya lainnya dalam rokok dapat merusak pembuluh darah, mengurangi aliran darah, dan mempercepat proses aterosklerosis. Penderita diabetes atau hipertensi yang juga merokok berada pada risiko yang lebih tinggi untuk mengalami PVP, karena rokok dapat memperburuk kondisi pembuluh darah yang sudah rentan.
Selain itu, merokok juga mengurangi kemampuan tubuh untuk menyembuhkan luka dan memperburuk gangguan sirkulasi darah di kaki. Bagi penderita PVP, merokok dapat menyebabkan penurunan aliran darah yang lebih parah ke kaki, memperburuk gejala nyeri, dan meningkatkan kemungkinan terjadinya komplikasi serius seperti gangren.
Faktor Risiko Utama
Interaksi antara diabetes, hipertensi, dan merokok menciptakan badai yang sempurna untuk perkembangan dan progresi PVD.
-
Diabetes Melitus:
Hiperglikemia kronis menyebabkan disfungsi endotel, yang merusak lapisan dalam pembuluh darah, sehingga mengganggu kemampuannya untuk melebar. Hal ini mempercepat aterosklerosis. Diabetes juga memicu peradangan kronis dan stres oksidatif, yang selanjutnya memperburuk kerusakan arteri. Neuropati perifer, komplikasi umum diabetes lainnya, melemahkan persepsi nyeri, sehingga PVD tidak terdiagnosis hingga berkembang ke stadium lanjut. Penyembuhan luka yang buruk pada diabetes akibat gangguan mikrosirkulasi meningkatkan risiko tukak dan infeksi pada tungkai bawah.
-
Hipertensi:
Tekanan darah tinggi meningkatkan ketegangan dinding arteri, sehingga mendorong pembentukan plak aterosklerotik. Hipertensi kronis menyebabkan kekakuan pembuluh darah dan berkurangnya elastisitas, yang selanjutnya mengganggu aliran darah ke ekstremitas. Hipertensi yang tidak terkontrol juga memperburuk CLI dengan memperparah iskemia pada arteri yang sudah menyempit.
-
Merokok:
Merokok merupakan salah satu faktor risiko PVD yang paling signifikan dan dapat dimodifikasi. Nikotin menyebabkan vasokonstriksi, mengurangi aliran darah ke jaringan perifer, sementara karbon monoksida mengikat hemoglobin, mengurangi pengiriman oksigen. Merokok meningkatkan agregasi trombosit dan pembentukan trombus, meningkatkan risiko oklusi arteri akut. Merokok jangka panjang juga menyebabkan perubahan struktural pada arteri, mempercepat aterosklerosis, dan mengurangi kemanjuran pengobatan.
Presentasi Klinis
Nyeri kaki pada PVD merupakan gejala klasik dan dapat muncul dalam beberapa cara tergantung pada tingkat keparahan penyakit:
-
Klaudikasio Intermiten:
Pasien melaporkan kram, nyeri, atau nyeri terbakar di betis, paha, atau bokong yang dipicu oleh berjalan atau berolahraga dan berkurang dengan istirahat.
-
Iskemia Anggota Badan Kritis (CLI):
Pada penyakit lanjut, pasien mengalami nyeri saat istirahat, ulkus yang tidak kunjung sembuh, atau gangren akibat iskemia parah. Nyeri saat istirahat sering kali lebih parah di malam hari dan dapat diatasi dengan menggantung kaki di atas tempat tidur untuk meningkatkan perfusi.
-
Gejala Atipikal:
Neuropati diabetik dapat menutupi gejala klaudikasio yang khas, sehingga menyebabkan diagnosis tertunda. Pasien mungkin malah mengalami mati rasa, kesemutan, atau ulkus yang tidak nyeri.
Pendekatan Manajemen Komprehensif
-
Modifikasi Faktor Risiko
Menangani faktor risiko yang dapat dimodifikasi merupakan landasan manajemen PVD:
Manajemen Diabetes:
- Kontrol glikemik yang ketat (HbA1c < 7%) menggunakan hipoglikemik oral atau insulin memperlambat perkembangan komplikasi vaskular.
- Pemantauan neuropati perifer dan infeksi kaki sangat penting dalam mencegah komplikasi.
- Pasien harus memeriksa kaki mereka secara teratur dan mengenakan alas kaki pelindung untuk mencegah ulkus.
Kontrol Hipertensi:
- Menjaga tekanan darah di bawah 130/80 mmHg direkomendasikan bagi individu dengan PVD dan faktor risiko kardiovaskular lainnya.
- Antihipertensi lini pertama meliputi ACE inhibitor atau ARB, yang menawarkan efek perlindungan vaskular tambahan.
Berhenti Merokok:
- Berhenti merokok adalah intervensi yang paling berdampak untuk memperlambat perkembangan penyakit.
- Konseling perilaku, terapi penggantian nikotin, dan obat-obatan seperti varenicline atau bupropion dapat meningkatkan tingkat keberhasilan berhenti merokok.
Manajemen Lipid:
- Statin intensitas tinggi (misalnya, atorvastatin 40–80 mg) direkomendasikan untuk menurunkan kadar kolesterol LDL hingga <70 mg/dL.
- Statin juga menstabilkan plak aterosklerotik dan mengurangi peradangan, sehingga menurunkan risiko kejadian kardiovaskular.
Manajemen Berat Badan dan Olahraga:
- Program olahraga yang diawasi, khususnya berjalan, meningkatkan kapasitas fungsional dan merangsang aliran darah kolateral di ekstremitas bawah.
- Penurunan berat badan dan diet yang menyehatkan jantung, seperti diet DASH atau Mediterania, dapat lebih mengurangi risiko vaskular.
-
Terapi Farmakologis
Beberapa obat digunakan untuk meredakan gejala dan mencegah komplikasi pada PVD:
Terapi Antiplatelet:
Aspirin atau clopidogrel mengurangi risiko trombosis dan kejadian kardiovaskular. Terapi antiplatelet ganda mungkin diperlukan pada pasien berisiko tinggi.
Vasodilators:
Cilostazol, penghambat fosfodiesterase-3, meningkatkan jarak berjalan dan meringankan gejala klaudikasio dengan meningkatkan aliran darah ke ekstremitas.
Antikoagulasi:
Dalam beberapa kasus, antikoagulan seperti rivaroxaban dapat dikombinasikan dengan agen antiplatelet untuk lebih mengurangi risiko trombotik.
Manajemen Nyeri:
Analgesik, termasuk opioid, mungkin diperlukan untuk pasien dengan CLI atau nyeri istirahat yang signifikan.
-
Revaskularisasi
Untuk pasien dengan gejala berat atau CLI, memulihkan aliran darah sangat penting untuk mencegah kehilangan anggota tubuh:
Intervensi Endovaskular:
Teknik seperti angioplasti, pemasangan stent, atau aterektomi adalah pilihan invasif minimal untuk membuka kembali arteri yang tersumbat.
Pilihan Bedah:
Cangkok bypass menggunakan saluran autologus atau sintetis mungkin diperlukan pada penyumbatan arteri yang luas.
-
Perawatan Luka dan Pengendalian Infeksi
Debridemen rutin, pembalut luka yang lembap, dan pengendalian infeksi dengan antibiotik sangat penting untuk menangani ulkus dan mencegah gangren.
Tim multidisiplin, termasuk ahli bedah vaskular, ahli penyakit kaki, dan spesialis perawatan luka, meningkatkan hasil.
Komplikasi dan Prognosis
Tanpa intervensi tepat waktu, PVD dapat menyebabkan komplikasi yang parah:
Kehilangan Anggota Tubuh:
Hingga 25% pasien dengan CLI mungkin memerlukan amputasi dalam waktu satu tahun setelah diagnosis.
Kejadian Kardiovaskular:
PVD merupakan penanda aterosklerosis sistemik. Pasien memiliki risiko yang jauh lebih tinggi untuk mengalami infark miokard dan stroke.
Kesimpulan
Penyakit pembuluh darah perifer pada individu dengan diabetes, hipertensi, dan riwayat merokok merupakan kondisi yang menantang yang memerlukan penanganan yang agresif. Pengenalan dan intervensi dini sangat penting untuk mencegah komplikasi seperti iskemia anggota tubuh kritis dan amputasi. Pendekatan multidisiplin yang berfokus pada modifikasi faktor risiko, terapi farmakologis, revaskularisasi, dan edukasi pasien dapat meningkatkan kualitas hidup dan hasil jangka panjang secara signifikan. Pencegahan melalui perubahan gaya hidup dan pemeriksaan rutin pada populasi berisiko tinggi tetap menjadi strategi paling efektif untuk mengurangi dampak penyakit yang melemahkan ini.
Referensi
- American Heart Association (AHA). (n.d.). Peripheral artery disease (PAD). Retrieved December 19, 2024, from https://www.heart.org
- Centers for Disease Control and Prevention (CDC). (2020, March 16). Peripheral artery disease (PAD). Retrieved December 19, 2024, from https://www.cdc.gov
- Mayo Clinic. (2023, August 23). Peripheral artery disease (PAD). Retrieved December 19, 2024, from https://www.mayoclinic.org
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). (2020, February). Peripheral artery disease in people with diabetes. Retrieved December 19, 2024, from https://www.niddk.nih.gov